Question 1
Devant une discordance entre les caractéristiques sémiologiques présentées par la patiente, la normalité de la radiographie pulmonaire et une désaturation en oxygène, il faut suspecter une embolie pulmonaire.
Une embolie pulmonaire est définie par une obstruction totale ou partielle du tronc de l’artère pulmonaire ou d’une ou plusieurs de ses branches par un embole généralement fibrino-cruorique provenant de la circulation veineuse.
Question 2
L’absence de signes physiques suggérant une thrombose veineuse profonde n’écarte pas le diagnostic d’embolie pulmonaire. Il est important de connaître les facteurs de risque liés à la maladie thromboembolique veineuse (MTEV) pour évaluer la probabilité clinique de l’embolie pulmonaire.
Question 3
L’aspect électrocardiographique d’un cœur pulmonaire aigu reflète une surcharge soudaine du travail systolique du ventricule droit, causée par une augmentation brusque de la postcharge du ventricule droit, souvent due à une obstruction artérielle pulmonaire. Les anomalies ECG évocatrices d’un cœur droit aigu comprennent :
- La tachycardie sinusale, le signe électrocardiographique le plus courant chez tout patient présentant une embolie pulmonaire.
- Un aspect S1Q3, caractérisé par la présence d’une onde S dans la dérivation D1 et d’une onde Q dans la dérivation D3, traduisant une rotation horaire du cœur dans un plan longitudinal.
- Un bloc de branche droit complet ou incomplet.
- Une déviation axiale droite des complexes QRS.
- L’inversion des ondes T de V1 à V4.
Question 4
En l’absence d’instabilité hémodynamique, après une évaluation minutieuse de la probabilité clinique de l’embolie pulmonaire, l’angioscanner pulmonaire est généralement l’examen de première intention en cas de probabilité élevée. Dans le cas contraire (EP peu probable), un test des D-dimères est réalisé, et s’il est positif, cela conduit à effectuer l’angioscanner pulmonaire.
En cas d’instabilité hémodynamique, l’échocardiographie est l’examen de première intention, et en présence d’une dysfonction ventriculaire droite, l’angioscanner est indiqué, sauf en cas d’indisponibilité, et un traitement doit être initié immédiatement.
La probabilité clinique d’une embolie pulmonaire chez la patiente est calculée selon le score de Wells et le score de Genève modifié.



Question 5
Lorsque l’EP est diagnostiqué, il est recommandé d’ évaluer le risque de mortalité précoce. La première étape consiste à rechercher la présence d’une instabilité hémodynamique définie selon des critères précis. En cas d’EP sans instabilité hémodynamique, les étapes suivantes consistent en la réalisation d’un score Pulmonary Embolism Severity Index (PESI) ou simplified (sPESI), l’évaluation de la dysfonction VD par l’angioscanner thoracique ou par l’ETT (rapport VD/VG), et dosages des enzymes cardiaques (BNP et troponine), il est suggéré de rechercher une élévation des taux plasmatiques de troponine (> 14 pg/mL pour TnT us), de BNP (> 100 pg/mL) ou de NT-proBNP (≥ 600 pg/mL) afin d’évaluer le pronostic d’une embolie pulmonaire.

Tableau : Définition de l’instabilité hémodynamique dans l’EP.
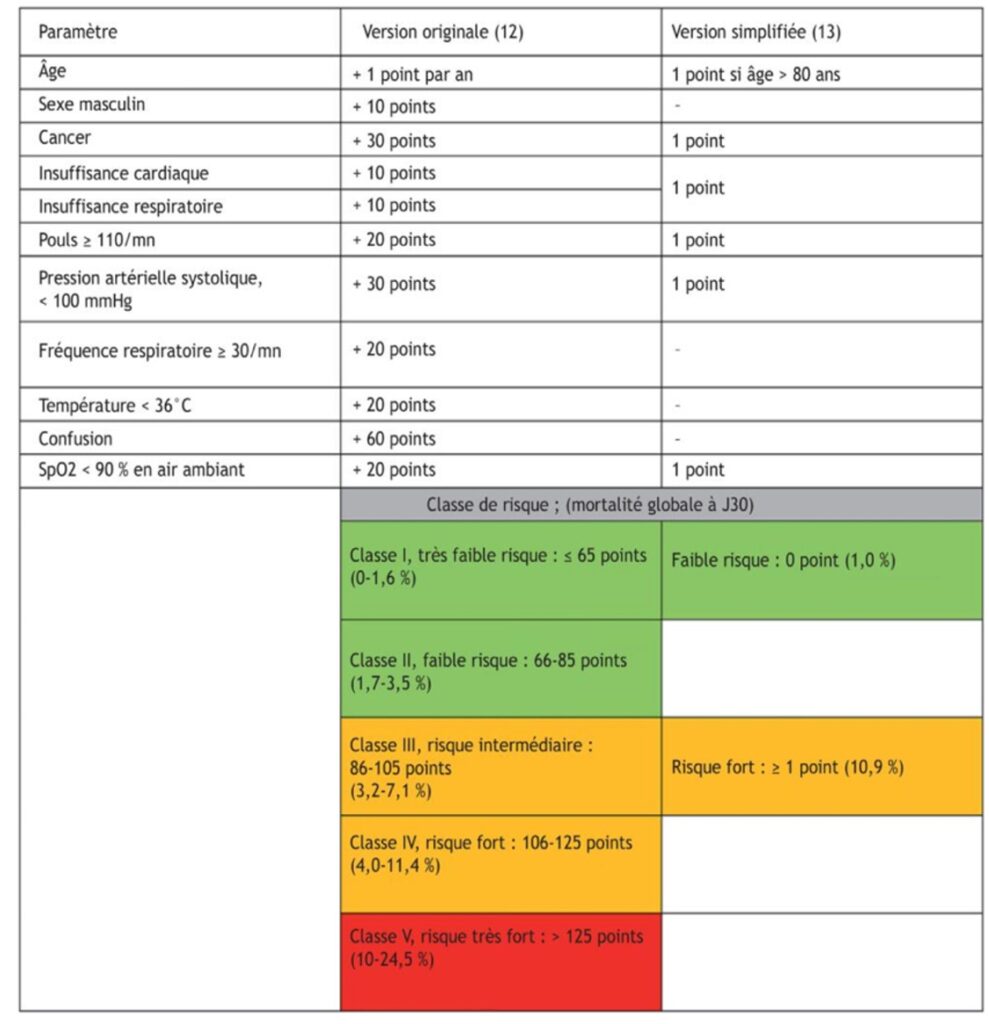
Tableau : Scores cliniques de PESI original et simplifié.

Tableau : Stratification du risque de mortalité lié à l’EP.
Question 6
Pour une patiente atteinte d’une embolie pulmonaire, je prescrirais le traitement : Rivaroxaban 1 cp à 15 mg 2 fois par jour pendant 3 semaines, puis 1 cp à 20 mg une fois par jour par la suite / Apixaban 1 cp à 10 mg deux fois par jour pendant 7 jours, puis 1 cp à 5 mg deux fois par jour. Ces posologies sont recommandées pour assurer une anticoagulation efficace et prévenir les récidives thrombotiques.
NOTE: Les autres options de traitement, telles que Rivaroxaban 1 cp à 20 mg une fois par jour et Apixaban 1 cp à 5 mg deux fois par jour, sont généralement utilisées pour la prise en charge de la fibrillation auriculaire. Il est important de différencier entre les protocoles d’anticoagulation des deux pathologies, car les dosages et les schémas thérapeutiques varient en fonction de l’indication clinique.
Question 7
Pour assurer une surveillance adéquate d’un patient sous traitement anticoagulant, une évaluation clinique régulière à la recherche de signes hémorragiques est essentielle. Sur le plan biologique, l’INR est mesuré 2 fois par semaine lors des premières semaines de traitement, puis 1 fois par semaine pendant les 15 jours suivants. Après stabilisation du traitement, la fréquence de surveillance de l’INR est réduite à 1 fois par mois.
L’objectif de cette surveillance est de maintenir l’INR dans une fourchette thérapeutique cible, généralement entre 2 et 3, pour garantir l’efficacité du traitement anticoagulant tout en minimisant les risques hémorragiques.

